Hernioplastika dimeljske kile po metodi Shouldice Datum objave: 22.11.2010

Pišeta: Matej Jezernik, Jurij Gorajnc
Splošna bolnišnica Slovenj Gradec
HERNIOPLASTIKA DIMELJSKE KILE PO METODI SHOULDICE
SHOULDICE GROIN HERNIOPLASTY
Matej Jezernik, dr. med., specializant splošne kirurgije
Asist. Jurij Gorjanc, dr. med., specialist splošne kirurgije
Izvleček
Dimeljska kila je pogosta patologija z relativno veliko invalidnostjo, saj so pred operacijo le redki bolniki popolnoma delazmožni. Razvilo se je veliko načinov operacij dimeljskih kil, z različnim deležem ponovitve bolezni. V 40 letih prejšnjega stoletja je uspešno metodo hernioplastike dimeljske kile razvil kanadski kirurg Earle E. Shouldice. Opustil je posamezne šive in pričel uporabljati tanko jekleno žico kot tekoči šiv. Dvema zunanjima (Bassinijevima) slojema je dodal še dve notranji šivni plasti.
Za tehniko je značilna še prekinitev transverzalne fascije in resekcija kremasterne mišice. Metoda se je izkazala za zelo uspešno, z manj kot 1% ponovitve bolezni po zaključeni dobi učne krivulje. V prispevku natančneje opisujemo hernioplastiko dimeljske kile po metodi Shoudice.
Abstract
Groin hernia is a common pathology with a relatively high working disability. Many techniques had been introduced in the past, but with a high precentage of relapses. In the fourth decade of the past century canadian surgeon Earle E. Shouldice developed a new hernioplasty method. He omitted interrrupted stitches and used a thin steel wire for a running suture. The novelty included two additional internal suture layers to commonly used two external (Bassini's) layers of hernioplasty, with excision of cremasteric muscle and incision of the transversalis fascia. The method turned out as a very successful with a low relapse rate. In the article we describe a Shouldice hernioplasty in more detail.
Ključne besede
Dimeljska kila, Shouldice hernioplastika, resekcija kremasterne mišice, incizija transverzalne fascije
Key words
Groin hernia, Shouldice hernioplasty, excision of cremasteric muscle, incision of transverzalis fascia
Uvod
Dimeljska kila velja za pogosto in »preprosto« patologijo, zato je bilo moč bolnike operirati relativno zgodaj v razvoju kirurgije (1). Incidenca v razvitih državah znaša 130/100.000 prebivalcev, prevalenca pri odraslih pa celo do 3 % (2). Bolnice in predvsem bolniki s kilo so bili nesposobni za težka fizična opravila in že majhen defekt trebušne stene ter posledična kila sta povzročila nesorazmerno veliko invalidnost. Še posebej se je to pokazalo pri vojaških naborih, kjer je bolnik s kilo veljal nesposobnega za opravljanje vojaške službe (3). Tako se je po letu 1940 pojavilo relativno veliko število bolnikov, ki so čakali na operacijo kile. Do takrat je za najboljšo še vedno veljala metoda operacij dimeljskih kil po Eduardu Bassiniju s posameznimi svilenimi šivi, ki jo je avtor predstavil že leta 1887 (4). V Kanadi je po zaključku 2. svetovne vojne po tej metodi operiral takrat že izkušen, 55-letni kirurg Earle E. Shouldice (5). A z rezultati svojega dela ni bil zadovoljen, saj se je zgodaj ponovilo do 20 % vseh operiranih kil (6). Začel je razvijati lastno metodo; najprej je opustil posamezne šive in pričel uporabljati tanko jekleno žico kot tekoči šiv. Poleg zunanjih dveh (Bassinijevih) plasti je dodal dva notranja šivna sloja transverzalne fascije, ki jo je pred tem ostro prekinil po dolžini v dva lista. Transverzalna fascija je do takrat veljala za dokaj nejasno anatomsko strukturo (7, 8). Od bolnikov je pred posegom zahteval, da shujšajo, saj maščobno tkivo med sloji upočasnjuje celjenje. V zameno za operacijo po »novi« metodi jih je do leta 1945, ko je ustanovil lastno kliniko, operiral zastonj (9). Poleg glavne (klinično izražene) kile je med isto operacijo iskal, odkrival in odpravljal še druge kile v operativnem polju (direktne/indirektne, femoralne). Odstotek zgodnjih recidivov se je strmo manjšal. Ko je uvedel še resekcijo kremasterne mišice, je bilo recidivov še manj, vendar je pod pritiskom javnosti (šlo naj bi za »overtreatment«) resekcijo opustil. Zaradi ponovnega porasta ponovitev kil v letih, ki so sledila, je izrezanje kremasterne mišice ponovno in dokončno uvedel ter utemeljeval njeno neškodljivost. Tehnika šivanja v 4 plasteh z vsemi preizkušenimi dognanji je do leta 1952 dobila tudi ime Shouldice-ova hernioplastika. Odstotek zgodnjih in poznih recidivov je padel pod magično mejo 1 % (10). Metoda se je do danes spremenila le v nekaterih odtenkih, npr. v možnosti uporabe alternativnih šivalnih materialov (najlon namesto žice), čeprav na Shouldice - kliniki v Kanadi dimeljske kile še danes rutinsko operirajo izključno z uporabo jeklene žice.
Anatomija dimeljskega predela-kirurški poudarki
Poleg osnovnega poznavanja slojev med kožo in peritonejem je za razumevanje tehnike Shouldice-ove hernioplastike potrebno poznati še nekaj posebnosti kirurške anatomije (11).
Dimeljski (ingvinalni) kanal je tridimenzionalna struktura, ki poteka od notranjega (globokega) dimeljskega obročka (ki leži zgoraj zadaj lateralno) navzdol, navzpred in medialno ter bolj povrhno proti zunanjemu (povrhnemu) dimeljskemu obročku. Globoki dimeljski obroček leži lateralno od spodnje epigastričnega žilja (arterije in vene); dimeljske kile, ki potekajo skozi ta obroček imenujemo indirektne za razliko od direktnih kil, ki potekajo medialno od epigastričnega žilja. Sprednjo steno dimeljskega kanala tvori aponevroza zunanje poševne trebušne mišice (musculus obliquus externus abdominis), dno je ingvinalni (Poupartov) ligament), ki se navzad (dorzalno) zaobli in prevesi v t.i. prevešen rob (»shelving edge«), ta pa nadaljuje v zadnjo steno z lateralne strani kot iliopubični trakt (tractus iliopubicus). Zadnja stena dimeljskega kanala je zgrajena bolj zapleteno. Parietalni peritonej prekriva spredaj transverzalna fascija, med njima je preperitonealno maščevje. Na transverzalni fasciji ležita še fasciji prečne trebušne mišice (musculus transversus abdominis) in notranje poševne trebušne mišice (musculus internus obliquus abdominis), vendar sta pri moškem redko vidni kot ločeni strukturi. Še posebej je to očitno v t. i. Hesselbachovem trikotniku (predel med ingvinalnim ligamentom, lateralnim robom preme trebušne mišice (musculus rectus abdominis) in spodnjo epigastrično arterijo, ki je najšibkejše mesto zadnje stene dimeljskega kanala in ga ob prerezanju med operacijo vidimo kot en sam sloj in ga največkrat imenujemo le »transverzalna fascija«, čeprav gre za vsaj trislojno strukturo. Na tem mestu pri moškem najpogosteje nastane direktna dimeljska kila, pri ženskah in mladostnikih pa je zadnja stena dimeljskega kanala relativno čvrsta (mišice segajo bolj kavdalno in lateralno), zato naj bi bilo (direktnih) dimeljskih kil pri ženskah in mladostnikih manj (12).
Modo ima trojno arterijsko prekrvitev: poleg testikularne (najpomembnejša) še kremasterno arterijo in arterijo semenovoda (a. ducti deferentis). Za preživetje moda naj bi zadoščala že ena od treh. A najpomembnejša je testikularna arterija, zato jo moramo ohraniti. Med resekcijo kremastrne mišice vedno reseciramo kremastrno arterijo, zato moramo uporabiti pri resekciji te mišice eno ali dve ligaturi, da ne pride do krvavitve iz mišice, kar je bilo pri prvih avtorjih opisano kot možen zaplet (12).
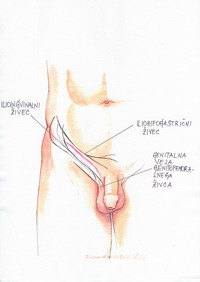
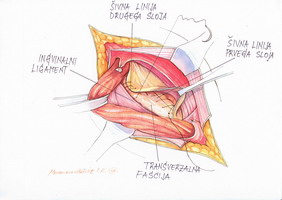
Med operacijo moramo v dimeljskem kanalu identificirati vsaj dva kožna živca (slika 1): ilioingvinalni živec (oživčenje kože skrotuma oz. velikih labijev) poteka lateralno od povesma, zato ga navadno odmaknemo lateralno. Če je kljub temu napoti, ga odreseciramo. V tem primeru je namreč boljša delna omrtvičenost kože kot nevralgija. Medialno od semenskega povesma potekajoči iliohipogastrični živec (oživčuje kožo hipogastrija) največkrat ne moti pristopa do operativnega polja. Če je napoti, ga odmaknemo medialno. Važno je, da nobenega od živcev med hernioplastiko ne ujamemo v šiv ali kako drugače stisnemo, ker lahko to povzroči nevralgijo. Tretji živec dimeljskega kanala je genitalna veja genitofemoralnega živca, ki oživčuje kremastrno mišico in delno tudi kožo skrotuma oz. velikih labijev). Navadno poteka v globini semenskega povesma in jo redko poškodujemo.
Slika 1 – oživčenje kože v dimeljskem
predelu
Tehnika hernioplastike po Shouldice-u
Originalna tehnika Shouldice-ove hernioplastike vključuje poseg v blagi sedaciji in lokalni anesteziji. Posebej na začetku ter znotraj obdobja učne krivulje (30 samostojnih posegov) pa je bolje, da se poseg izvede v splošni (ali spinalni) anesteziji. Zato na tem mestu ne navajava natančnega opisa izvedbe lokalne anestezije, ker je namen prispevka predvsem pravilna izvedba kirurške tehnike.
Prikaz struktur
Prekinitvi kože s skalpelom sledi preparacija podkožja. 1-2 ali več prečno potekajoče podkožne vene prekinemo med ligaturama, manjše lahko koaguliramo s kutorjem. S kutorjem prekinemo tudi (bolj ali manj izraženo) »fascijo Scarpa«, pod katero lahko mehko maščobno tkivo topo razmaknemo in tako razgalimo fascijo zunanje poševne trebušne mišice. Pred incizijo fascije je pomembna topa preparacija s preparirnimi škarjami ali skalpelom lateralno in kavdalno od ingvinalnega ligamenta na mestu medialno od lakune vazorum.
 Če s kazalcem v sprepariranem prostoru ne zatipamo defekta pod ingvinalnim ligamentom (začetna femoralna kila), nadaljnja preparacija tega predela ni potrebna. Sicer je potrebno v hernioplastiko vključiti še operacijo femoralne kile. Shouldice-ova hernioplastika (predvsem 3. in 4. sloj) povzroči namreč blago kranializacijo ingvinalnega ligamenta, kar lahko zadostuje, da se majhna femoralna kila kasneje klinično izrazi.
Če s kazalcem v sprepariranem prostoru ne zatipamo defekta pod ingvinalnim ligamentom (začetna femoralna kila), nadaljnja preparacija tega predela ni potrebna. Sicer je potrebno v hernioplastiko vključiti še operacijo femoralne kile. Shouldice-ova hernioplastika (predvsem 3. in 4. sloj) povzroči namreč blago kranializacijo ingvinalnega ligamenta, kar lahko zadostuje, da se majhna femoralna kila kasneje klinično izrazi.
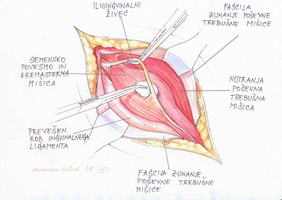
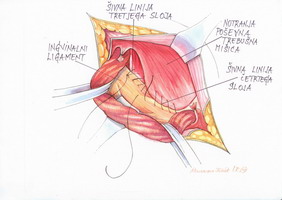
Po zarezanju fascije zunanje poševne trebušne mišice identificiramo ilioingvinalni živec, ki ga največkrat uzremo takoj, ko poteka tik pod fascijo vzdolž semenskega povesma (slika 2). Brez nepotrebnega preprijemanja živca le-tega s škarjami ali topo odprepariramo od podlage ter odmaknemo lateralno, medialno od njega zapnemo na fascijo (ingvinalni ligament) pean ter živec do konca posega tako retiniramo v položaju.
Slika 2 – Prepoznava in preparacija ilioingvinalnega
živca
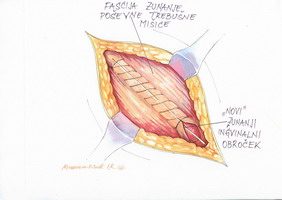
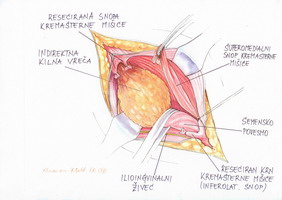 Sledi zarezanje kremasterne mišice. Ker je incizija nad povesmom vzdolžna, nastaneta iz mišice t.i. supromedialni in inferolateralni reženj. Oddelitev od elementov povesma je lažja medialno kot lateralno. Kremasterno žilje se navadno nahaja v inferolateralnem režnju, zato je predvsem v tem delu potrebna včasih dvojna ali šivna podvezava (slika 3).
Sledi zarezanje kremasterne mišice. Ker je incizija nad povesmom vzdolžna, nastaneta iz mišice t.i. supromedialni in inferolateralni reženj. Oddelitev od elementov povesma je lažja medialno kot lateralno. Kremasterno žilje se navadno nahaja v inferolateralnem režnju, zato je predvsem v tem delu potrebna včasih dvojna ali šivna podvezava (slika 3).
Pri resekciji moramo biti previdni, da ne odreseciramo semenovoda ter testikularne arterije in pampiniformnega pleteža. Omenjene strukture obesimo na gumijasti trak in odmaknemo lateralno takoj, ko odreseciramo kremastrno mišico. Odreseciramo tudi morebitne lipome vzdolž povesma.
Slika 3 – Resekcija in podvezava štirih krnov
kremasterne mišice
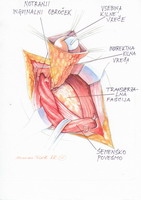
V primeru indirektne kile sprepariramo kilno vrečo globoko do notranjega obročka, tako da se nam ob njem odpre preperitonealni (oz. t. i. Bogrosov) prostor (slika 4).
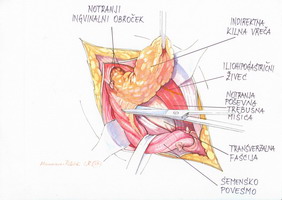
Slika 4 – Prikaz struktur med preparacijo indirektne kilne vreče
Slika 5 – Repozicija vsebine indirektne kilne vreče v trebušno votlino
V primeru direktne kile (šibka zadnja stena dimeljskega kanala, ki se boči v predelu Hesselbachovega trikotnika) je dno kanala že prikazano. Včasih opazimo pred incizijo transverzalne fascije plosko na njej zunanje spermatično žilje (a. + v. spermatica externa), ki se odcepi od spodnje epigastričn arterije in vene in poteka plosko po transvrzalni fasciji.
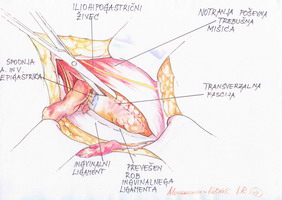 Večinoma moti hernioplastiko, zato žilici podvežemo in odreseciramo.
Večinoma moti hernioplastiko, zato žilici podvežemo in odreseciramo.
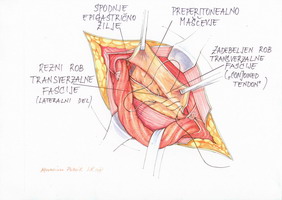
Incidiramo fascijo transverzalis (začnemo s skalpelom ali kutorjem medialno pri pubičnem tuberklu) ter nadaljujemo s kutorjem ali Metzenbaumovimi topimi škarjami proti notranjemu ingvinalnemu obročku ter se ustavimo pred epigastričnim žiljem. Le-to redko poteka tako, da moti kasnejšo hernioplastiko, saj ga lahko odmaknemo dorzalno. Če vendarle moti, ga odreseciramo med ligaturama. Nekateri avtorji svetujejo obratno smer rezanja transverzalne fascije (6). Med prekinitvijo transverzalne fascije se preperitonealno maščevje prične bočiti v operativno polje, lateralno se dorzalno od ingvinalnega ligamenta pokaže Cooperjev ligament (slika 6).
Slika 6 – Prekinitev transverzalne fascije
Hernioplastika po Shouldice-u
 Prvi sloj: V dobi učne krivulje je namesto jeklene žice priporočljivo uporabiti originalni atravmatski najlonski šiv z ojačano iglo debeline niti 2/0). Šiv nastavimo nad pubičnim tuberklom v medialni list fascije transverzalis od spodaj ter lateralno v lakunarni ligament. Izogibamo se zabadanju šiva v pokostnico pubičnega tuberkla, kar je zelo boleče in na čvrstost hernioplastike nima vpliva (slika 7).
Prvi sloj: V dobi učne krivulje je namesto jeklene žice priporočljivo uporabiti originalni atravmatski najlonski šiv z ojačano iglo debeline niti 2/0). Šiv nastavimo nad pubičnim tuberklom v medialni list fascije transverzalis od spodaj ter lateralno v lakunarni ligament. Izogibamo se zabadanju šiva v pokostnico pubičnega tuberkla, kar je zelo boleče in na čvrstost hernioplastike nima vpliva (slika 7).
Slika 7 – Šivanje prvega sloja
Nato tekoče pošijemo – zbližamo prerezano transverzalno fascijo v smeri proti lateralno do notranjega dimeljskega obročka. Na medialni strani šivamo t.i. »belo črto« oz. spodnjo ploskev združene tetive (»conjoined tendon«), ki skrajno medialno in kavdalno predstavlja lateralni rob ovojnice preme trebušne mišice, bolj kranialno skupno tetivo prečne trebušne mišice in notranje poševne trebušne mišice, še bolj lateralno pa postane mišična struktura. Na lateralni strani predstavlja rob šivne linije iliopubični trakt.
Ob notranjem dimeljskem obročku pograbimo v šiv še proksimalni krn odreseciranega kremastra ter ga potegnemo pod notranjo poševno trebušno mišico.
Če smo pred tem pravilno prikazali anatomijo in sprostili strukture, je šivanje brez tkivne tenzije, kar je zelo pomembno za končni uspeh. Mnogi avtorji (McVay, Nyhus, Halverson) soglašajo, da je prvi sloj eden najpomembnejših za čvrstost hernioplastike (12).
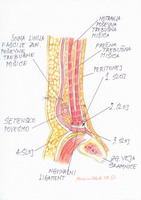
 Drugi sloj: s tekočim šivom nadaljujemo nazaj proti kavdalni smeri brez vmesnega vozlanja niti. Prosti rezni rob (medialni list) transverzalne fascije pritegnemo na prevešen rob dimeljskega ligamenta (»shelving edge«) in tako oblikujemo prvi sloj manšete okrog nastajajočega (novega) notranjega obročka. Bistveno je, da je novi notranji (globoki) obroček karseda kranialno, kar zmanjša verjetnost indirektnega recidiva na minimum. Razmak med šivi naj bo kot pri prvem sloju med 1 in 1,5 cm. Končamo z zavezovanjem s prostim krakom začetnega šiva iz prvega sloja (slika 8).
Drugi sloj: s tekočim šivom nadaljujemo nazaj proti kavdalni smeri brez vmesnega vozlanja niti. Prosti rezni rob (medialni list) transverzalne fascije pritegnemo na prevešen rob dimeljskega ligamenta (»shelving edge«) in tako oblikujemo prvi sloj manšete okrog nastajajočega (novega) notranjega obročka. Bistveno je, da je novi notranji (globoki) obroček karseda kranialno, kar zmanjša verjetnost indirektnega recidiva na minimum. Razmak med šivi naj bo kot pri prvem sloju med 1 in 1,5 cm. Končamo z zavezovanjem s prostim krakom začetnega šiva iz prvega sloja (slika 8).
Slika 8 – Drugi sloj
Tretji sloj: Uporabimo nov šiv. S šivanjem začnemo ca. 2 cm medialno od notranjega obročka, pri čemer šiv na aponevrozi notranje poševne trebušne mišice le rahlo zategnemo, da na mišici ne povzročimo ishemije. Sledi približevanje mišice na notranjo površino ingvinalnega ligamenta, pri čemer dokončno oblikujemo nov notranji dimeljski obroček. Šivamo v enakih razmakih kot prejšnja sloja. Če so strukture dobro prikazane, tudi sedaj ni tenzije. V primerih, da tkivna napetost kljub vsemu obstaja, lahko naredimo v aponevrozi notranje poševne trebušne mišice sprostitveno incizijo.
 Četrti sloj: Šiv obrnemo zopet v smeri proti kranialno brez zavezovanja. To storimo kak centimeter kavdalneje od pubičnega tuberkla, saj s tem preprečimo morebitni direktni recidiv ob njem. Nadaljujemo proti kranialni smeri ter šivanje zaključimo z vezanjem na nitko začetega tretjega sloja (slika 9).
Četrti sloj: Šiv obrnemo zopet v smeri proti kranialno brez zavezovanja. To storimo kak centimeter kavdalneje od pubičnega tuberkla, saj s tem preprečimo morebitni direktni recidiv ob njem. Nadaljujemo proti kranialni smeri ter šivanje zaključimo z vezanjem na nitko začetega tretjega sloja (slika 9).
Slika 9 – Tretji in četrti sloj
S kakršnimkoli šivom (navadno resorbtivnim 2/0 ali 3/0) sešijemo oba lista aponevroze zunanje poševne trebušne mišice, pred tem pod njiju položimo semensko povesmo in ilioingvinalni živec (vzpostavljena prvotna anatomska lega). Distalni krn kremastrne mišice všijemo na aponevrozo s spodnje strani (lahko z istim šivom, s katerim zapiramo aponevrozo), s čimer preprečimo povešenje moda na operirani strani (slikI 10 in 11).
Zašijemo še podkožje in kožo.
Slika 10 – Po hernioplastiki je semensko Slika 11 – Hernioplastika po Shouldice-u v
povesmozopet v svoji prvotni anatomski legi frontalnem prerezu
Razpravljanje
V dobi razmaha netkivnih hernioplastik dimeljskih kil (z aloplastičnim materialom) se lahko zdi uvajanje in vztrajanje pri tkivnih metodah na prvi pogled nenavadno. Tkivne (t. i. mnapetostne) hernioplastike naj bi dandanes izpodrinila preprosta tehnika vstavljanja mrežic v subfascialni sloj (navadno pod fascijo zunanje poševne trebušne mišice). To je metoda, po kateri je (zaradi preprostosti tehnike) danes operiranih največ bolnikov z dimeljsko kilo. Operacija z uporabo mrežne krpe je krajša, učna krivulja se zaključi prej, odstotek recidivov se je zmanjšal, marsikdaj blizu 1 %, vendar so zaradi različnih metodologij podatki težko primerljivi (15). Slabosti vstavljanja polipropilenskih (in drugih mrežnih krp) danes, več kot dve desetletji po pričetku vstavljanja, še niso popolnoma jasne. Morda jih ni. Opisana so vnetja in okužbe, ki pa so redka (15). Najglasnejši dvomi se postavljajo ob vprašanju pooperativne plodnosti – ni namreč nedvoumnih podatkov, kakšne so posledice vstavitve mreže na plodnost pri moškem. Uspešna hernioplastika z mrežo je namreč predvsem posledica nastale brazgotinske plošče ob mrežni krpi, kar učinkovito preprečuje nastanek morebitnih recidivov, a lahko povzroči tudi popolno obliteracijo semenovoda, ki nalega na brazgotino ob mreži. Ugotavljanje enostranske ali celo obojestranske obliteracije je v praksi nemogoče, znani pa so opisani primeri sterilnosti po operaciji dimeljske kile (16). Zato so nekatere države kot npr. Nemčija v smernice in klinične poti obravnave bolnikov z dimeljsko kilo vnesle določilo, ki bolnikom pred izpolnjenim 30. letom starosti odsvetujejo vstavitev prostetičnega materiala v bližino semenovoda. Podobno ravnajo v Španiji in Kanadi (10, 18). Raziskave glede učinkov na plodnost se iz etičnih razlogov opravljajo le v okviru poskusov na živalih, zato nedvoumnih rezultatov o vplivu mrežnih krp na obliteracijo semenovoda ni. A različni živalski modeli kažejo na visok odstotek obliteriranih semenovoov v bližini polipropilenskih mrežnih krp (16).
Zato se zdi iskanje idealnejše operativne metode, ki bi imela enako nizek odstotek recidivov kot operacije z aloplastičnim materialom, še vedno zelo smiselno. Shouldice-ova hernioplastika ponuja vse prednosti kvalitetne hernioplastike ob zelo nizkem odstotku recidivov ter neškodljivemu vplivu na plodnost (16). Glavna prednost tkivne hernioplastike je vzpostavitev prvotnega anatomskega stanja brez uporabe umetnega in »fibrogenega materiala«. Glavna slabost vseh tkivnih ali t. i. tenzijskih metod hernioplastike (Bassini, McVay, Shouldice) naj bi bila napetost - tenzija tkiva, kar naj bi imelo za posledico večjo pooperativno bolečino, slabši dolgoročni rezultat (višji odstotek recidivov), bolj zapletena naj bi bila tudi tehnika operacije (13). Vendar ob dobri mobilizaciji tkiv ni nujno, da pri tkivni (npr. Shouldice-ovi) hernioplastiki povzročimo tenzijo tkiv (14, 19). Nasprotno, poznavanje anatomije dimeljskega predela omogoča pred hernioplastiko sprostitev vseh tistih pomembnih anatomskih struktur, ki omogočajo šivanje v več slojih brez napetosti. V prid temu in tudi posledičnemu nizkemu odstotku recidivov (pod 1 %) govorijo dolgoročni rezultati velikih serij bolnikov, operiranih po tej metodi (6).
Hernioplastika po Shouldice-u združuje prednosti hernioplastik z uporabo mrežic ter tkivnih hernioplastik: odstotek recidivov je primerljivo nizek (pod 1 %) ob odsotnosti tujka (prostetične mrežne krpe). Vstavitev prostetičnega materiala naj ne bi bila potrebna pri manjših direktnih kilah ter pri skoraj vseh indirektnih kilah, saj je odstotek recidivov po pravilno izvršeni Shouldice-ovi hernioplastiki primerljiv ali celo boljši od rezultata ob odprti netenzijski metodi z vstavitvijo mrežne krpe (6, 14, 17). Številni avtorji, ki poznajo Shouldice-ovo metodo hernioplastike in imajo z njo dobre izkušnje se strinjajo, da je najboljša med klasičnimi oz. tkivnimi metodami. Zaradi cenenosti (materialni strošek hernioplastike je strošek enega šiva) in ugodnega vpliva na plodnost pa ima prednosti tudi pred tehnikami, kjer se uporabljajo mrežne krpe (16, 17, 18, 19). Pri izvedbi Shouldice-ove hernioplastike je poudarjena zahteva po dobrem poznavanju anatomije dimeljskega predela in natančna preparacija tkiv. Ob upoštevanju nekoliko večje pooperativne bolečine (v glavnem v dobi učne krivulje) omogoča takojšnjo mobilizacijo bolnika, ambulantni pristop in ob ustreznih izkušnjah operacijo v lokalni anesteziji (18, 19, 20).
Zgolj zahtevnost poznavanja anatomije in postopkov preparacije dimeljskega predela ne sme biti razlog za zatekanje k enostavnejšim, a tudi dražjim metodam z uporabo mrežnih krp, ki dolgoročno ne dajejo nujno boljših rezultatov. Prej nasprotno, saj je zahteva po natančnem poznavanju anatomije naložba za reševanje zapletenih primerov in druge patologije dimeljskega predela. V Sloveniji bi lahko Shouldice-ova hernioplastika dobila vidnejše mesto v vsakdanji klinični praksi, kar je tudi namen pričujočega prispevka. V napisanem so našteti glavni razlogi, da bi lahko bili za to metodo zainteresirani bolnik, kirurg in tudi plačnik zdravstvenih storitev.
Zaključki
1. Razmah uporabe prostetičnih materialov v kirurgiji dimeljskih kil marsikdaj poenostavlja zdravljenje tako za bolnika kot za kirurga, vendar ne rešuje vseh odprtih vprašanj; odpira predvsem vprašanja vpliva na plodnost in zviševanje stroškov posega.
2. Med klasičnimi tehnikami hernioplastike dimeljske kile je najboljša Shouldice-ova hernioplastika. Zahteva poznavanje anatomije dimeljskega predela, kar omogoča natančno identifikacijo struktur v dimljah. Bolniku ne povzroča morebitnih zapletov zaradi vstavitve aloplastičnega materiala, možno jo je izvesti v okviru ambulantne obravnave ter v lokalni anesteziji. V primerjavi z metodami, pri katerih se vstavljajo mrežne krpe, je bistveno cenejša in ima glede recidivov primerljive ali boljše rezultate.
3. Shouldice-ova hernioplastika v Sloveniji še nima primernega mesta, kot ga ima v nekaterih zahodnih državah.
Literatura
1. Rutkow IM. Hernia surgery in the mid 19th century. Arch Surg 2002; 137(8): 973-4.
2. Repše S. Dimeljske kile. In: Simpozij kile. Klinični center Ljubljana1997; 58-63.
3. Akin ML, Karakaya M, Batkin A, Nogay A. Prevalence of inguinal hernia in otherwise healthy males of 20 to 22
years of age. J R Army Med Corps. 1997; 143(2):101-2.
4. Bonnichon P. The treatment of inguinal hernia before the era of Euardo Bassini. J Chir 2008; 145(2): 168-73.
5. www.en.wikipedia.org/wiki/Shouldice_Hernia_Centre
6. Welsh D.R.J, Alexander M. A. J. The Shouldice Repair. In: The Surg Clin N Am. 1993; 73(3): 451-71.
7. Skandalakis PN, Zoras O, Skandalakis JE, Mirilas P. Transversalis, endoabdominal, endothoracic fascia: who's
who? Am Surg. 2006;72(1):16-8.
8. Amid PK. Groin hernia repair: open techniques. World J Surg. 2005; 29(8): 1046-51.
9. Shouldice EE. The treatment of hernia. Ontario Med Rev 1953; 20: 670-84.
10. Shouldice EB. The Shouldice Repair for Groin Hernias. In: The Surg Clin N Am. 2003; 83(5) 1163-89.
11. Meznarič-Petruša M. Anatomija ingvinofemoralne regije. In: Zbornik strokovnega simpozija: Kile; Prvi Küharjevi
dnevi, Ptuj 2004: 17-31.
12. Scott-Conner CEH. Shouldice repair of inguinal hernia. In: Chassin's Operative Strategy in General Surgery. 3rd
ed. New York: Springer 2002. p.753-62
13. Nathan JD, Pappas TN. Inguinal hernia: The old condition with new solution. Ann Surg. 2003; 238 (6 suppl):
148-57.
14. Gorjanc J. Shouldice-ova hernioplastika, lastne izkušnje. Kongres združenja kirurgov Slovenije. Nova Gorica 2006.
Zbornik predavanj.
15. Amid PK, Shulman AG, Lichtenstein IL. Critical scrutiny of the open "tension-free" hernioplasty. Am J Surg.
1993;165(3):369-71.
16. Peiper C, Junge K, Klinge U, Strehlau E, Ottinger A, Schumpelick V. Is there a risk of infertility after inguinal mesh
repair? Experimental studies in the pig and the rabbit.Hernia. 2006;10(1):7-12.
17. Arlt G, Schumpelick V. The Shouldice repair for inguinal hernia--technique and results. Zentralbl Chir.
2002;127(7):565-9.
18. Porrero JL, Bonachía O, López-Buenadicha A, Sanjuanbenito A, Sánchez-Cabezudo C. Repair of primary inguinal
hernia: Lichtenstein versus Shouldice techniques. Prospective randomized study of pain and hospital costs. Cir
Esp. 2005;77(2):75-8.
19. Junge K, Peiper C, Rosch R, Lynen P, Schumpelick V. Effect of tension induced by Shouldice repair on
postoperative course and long-term outcome. Eur J Surg. 2002;168(6):329-33.
20. Stoĭko IuM, Vashetko RV, Romashkin-Timanov MV. Multilayer deep hernioplasty by E. Shouldice method in inguinal
hernias. Vestn Khir Im II Grek. 2002;161(4):91-4.
Copyright 2010 ©Herniološko združenje Slovenije Koristne povezave | Kontakt | Varstvo podatkov | Pravna pojasnila | O avtorjih | Izdelava spletnih strani Revolver